强迫症(OCD)作为一种以强迫观念和强迫行为为主要特征的精神障碍,其治疗一直是精神医学领域的研究重点。本文将带大家了解强迫症的药物治疗。

药物治疗是通过调节脑内神经递质如血清素(5-HT)、多巴胺(DA)、谷氨酸和氨基丁酸(GABA:γ)等的水平,从而改善强迫症患者的强迫症状。
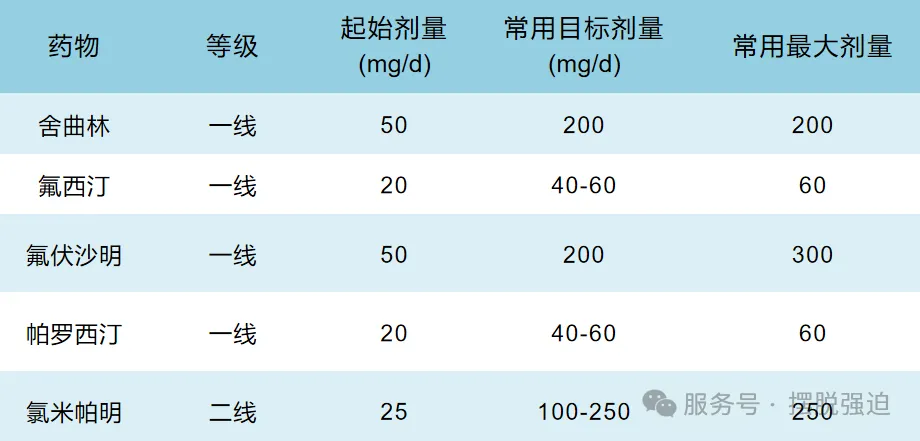
1.一线治疗药物:SSRIs,如舍曲林、氟西汀、氟伏沙明和帕罗西汀(1/A)。
2.二线治疗药物:三环类药物氣米帕明(1/A)、SSRIs药物西酞普兰(2/B)和艾司西酞普兰(1/A)。
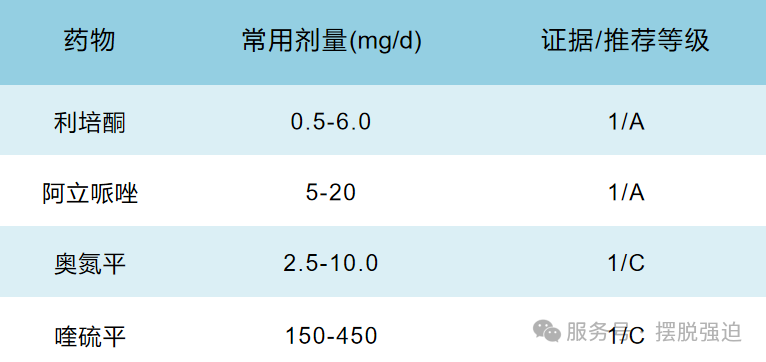
3.三线以及增效治疗药物:第2代抗精神病药是最常用且增效作用确切的药物。利培酮(0.5~6.0 mgd,1/A)、阿立哌唑(5~20 mg/d,1/A)、氟哌啶醇(2~10 mg/d,1/B)奥氨平(2.5~10.0 mgd,1/C)、喹硫平(150~450 mg/d,1/C)、齐拉西酮(3/C)和帕利哌酮(2/D)。
强迫症的药物治疗包括急性期和维持期治疗。
1.急性期:
治疗目标:
①防止和处理意外,降低强迫思维和强迫行为及相关症状,如强迫情绪,焦虑、抑郁及恐惧的严重程度;
②了解可能的诱发因素,如患者的个体素质或环境应激;
③帮助患者找出诱发疾病及可能恶化病情的环境应激,为患者提供环境应激应对技能的支持;
④监测病情变化和潜在的药物不良反应,调整治疗,提高疗效和降低不良反应的发生;
⑤制定急性期和长期(预防复发)的治疗计划;
⑥尽可能提高患者的生活质量和社会功能(包括家庭、社会就业/学业、个人休闲娱乐);
⑦进行患者及家庭教育使患者或家庭了解疾病特点和治疗经过,提高治疗依从性。
药物治疗选择:
应当选择一种一线治疗药物,尽早开始治疗,足量药物治疗10~12周。强迫症药物治疗的疗效与剂量相关,患者往往需要较高的治疗剂量(常高于药物治疗抑郁障碍或其他焦虑障碍所用剂量)并持续治疗足够时间,可获得显著疗效。应当密切监测患者的不良反应,权衡获益和安全性风险后,选择适宜治疗剂量。
2.维持期
急性期治疗有效的患者,建议至少维持治疗1~2年,以预防复发和使病情进一步改善。维持期保持与急性期同样的药物治疗剂量。
治疗目标:
①用急性期治疗药物及治疗剂量继续治疗,使症状进一步缓解,并防止已缓解的症状波动和恶化;
②帮助患者找出诱发疾病及可能恶化病情的环境应激,为患者提供环境应激应对技能的支持,降低复发风险;
③监测药物不良反应(如 5-HT综合征、心血管系统不良反应、性功能障碍、体重增加、心肝肾功能损害等),权衡疗效与不良反应调整药物剂量,提高治疗依从性;
④促进患者的生活质量及社会功能持续改善,促进全面康复。
3.停药策略
经过长期维持治疗病情保持痊愈的患者,停药后仍然有很高的复发风险(24%6 ~89%),应当谨慎考虑停药。SSRIs和氯米帕明为非成瘾性药物,但突然停药或减量过快,可能会发生停药反应。需要停药的患者,应当仔细评估停药时机,并在密切监测症状波动和停药反应的基础上,采取逐渐减量的策略,如每1~2个月减掉药物治疗剂量的10%~25%。如果监测到症状波动,加至原来治疗剂量,延长维持治疗时间。如果出现停药反应,加量至前一个剂量范围,延长治疗时间。再次减量时,以更缓慢的速度,逐渐减量直至停药。
4.更换治疗
接受药物治疗的患者,经过12周足量药物治疗(最大可耐受剂量治疗至少6周),无效或疗效不满意,经医生系统评估,排除医患联盟问题、共患疾病的影响(如惊恐障碍、抑郁障碍、物质相关及成瘾障碍、人格障碍等)、患者依从性不佳、存在心理社会应激等因素的影响后,需要权衡疗效和安全性,为患者选择适宜的更换治疗方案。
如果对初始治疗部分有效,首选抗精神病药增效治疗,尤其是第2代抗精神病药。其次,根据心理治疗的可及性,可以选择联合一线或二线抗强迫药物和心理治疗,如CBT或含暴露反应预防exposure-response prevention,ERP)的CBT治疗。或者患者对初始SSRI治疗无反应,可更换为另一种SSRIs、文拉法辛或米氮平足量治疗。如果上述更换治疗仍无效,可以考虑联合氯米帕明和SSRIs.或者联合其他增效药物。联合氯米帕明和SSRIs,需要密切监测氯米帕明潜在的毒性反应。
出现在治疗早期,表现为疲倦、头痛、失眠、焦虑不安和肌阵等,多轻微,为自限性,继续治疗可逐渐减轻。如使用高剂量氯米帕明可诱发癫痫发作,评估患者是否有其他诱发癫痫的病因,如果症状允许,可将药物减量,必要时可加用抗惊厥药对症处理。
2.胃肠道不良反应:
多发生在治疗早期,多轻微,为自限性,通常在继续治疗2周内自行消失,小剂量起始治疗可以减少消化道症状的风险。
3.心血管系统不良反应:
多见于氯米帕明,表现为心律失常或体位性低血压。建议从小剂量起始,治疗过程中监测不良反应,必要时换药。
4.抗胆碱能不良反应:
多见于高剂量氯米帕明治疗的患者,或少数接受SSRIs治疗的敏感患者。表现为口干、便秘、排尿困难或视力模糊。小剂量起始,缓慢滴定剂量,可以避免或减少发生。
5.性功能不良反应:
可发生在治疗的各个时期,特别是长期维持治疗过程中,对患者治疗依从性影响较大,目前没有有效的治疗药物。在保证疗效的前提下可以减量药物,保持最小有效剂量。如果患者病情不稳定,建议先观察,待症状缓解后,再减量药物;或者可推荐药物假期(由于氟西汀半衰期较长此方法不适用);如果对患者造成的痛苦较大,可以考虑换为另一种 SSRIs;或者加用一种对性功能不良反应较小的药物,如丁螺环酮或安非他酮。
6.多汗:
部分患者可逐渐耐受,未减轻并且感觉难以忍受的患者可加用小剂量的抗胆碱能药,如苯甲托平或加用米氮平等。
药物治疗强迫症虽然有效,但患者也需关注药物的副作用,在服药期间应密切关注身体反应,及时向医生报告任何不适。
值得注意的是,药物治疗并非强迫症治疗的唯一手段。心理治疗(如认知行为疗法)和物理治疗(如重复经颅磁刺激)同样是强迫症综合治疗的重要组成部分。通过综合多种治疗手段,患者可以更有效地管理症状,提高生活质量。
参考文献:
中国强迫症防治指南2016
*特别申明:本文仅作为科普用途,不能代替在医院诊治的具体方案。涉及疾病诊断、治疗、康复相关的,请务必前往专业医疗机构就诊,寻求专业意见。